Los tres pilares
El progreso hacia la cobertura universal de salud (CUS) requiere la acción del gobierno en tres áreas principales:
Los países que han tenido éxito en la introducción de sistemas nacionales de salud lo han hecho mediante la mancomunación de fondos para que el costo de la atención en salud se comparta de manera más equitativa en toda la sociedad. Esto se puede hacer utilizando el impuesto sobre la renta o pidiendo a todos los ciudadanos que paguen en un plan de seguro nacional de acuerdo con lo que ganen. Muchos países brindan atención en salud gratuita a quienes no tienen ingresos, incluidos niños y jóvenes, ancianos y personas de bajos ingresos. Por ejemplo, México ha podido avanzar hacia la CUS aumentando ? o publico ? gasto en salud en un promedio de 5% por año entre 2000 y 2006.
Mecanismos nacionales de financiación de la salud
¿Cómo pagan los países la atención en salud? En países con sistemas nacionales de salud, esto se hace a través de impuestos (por ejemplo, en Brasil, Tailandia y el Reino Unido), u otros ingresos del gobierno (por ejemplo, Bahréin, Kuwait y los Emiratos Árabes Unidos). Sin embargo, muchos países también tienen esquemas de seguro médico nacionales, por los cuales los ciudadanos pagan una cuota anual de membresía (por ejemplo, en Bélgica y Ghana). Algunos países como Kenia y Tanzania, están considerando mecanismos de financiación innovadores. Botsuana, por ejemplo, ha utilizado un impuesto sobre el alcohol desde 2008 para financiar el Ministerio de Salud y otras iniciativas.
La CUS es algo más que el financiamiento. Los sistemas de salud, su infraestructura, los medicamentos, sistemas de datos, el personal y los voluntarios deben estar fortalecidos de manera de asegurar servicios de salud de buena calidad a todos aquellos que los necesiten. Es muy importante renovar el enfoque de la prestación de los servicios hacia un enfoque integrado y centrado en las personas si se quiere alcanzar a las poblaciones desatendidas y más marginadas, y promover la seguridad de los pacientes, de forma que todas las personas accedan a los servicios de salud de calidad que necesiten. Más aun, es de vital importancia ampliar el rango de servicios para que incluyan la promoción y prevención, la rehabilitación y los cuidados paliativos.
Si se quiere alcanzar la CUS, los gobiernos también necesitan convocar a los diferentes sectores a trabajar juntos para abordar las causas no médicas de la falta de salud y la enfermedad, tales como la poca educación, el conflicto, la discriminación y la pobreza. La investigación ha demostrado que esos factores (conocidos como los determinantes sociales de la salud ) pueden ser más importantes que la atención en salud misma o el estilo de vida elegido para garantizar una buena salud.
Si bien el financiamiento y la prestación de los servicios son esenciales, la gobernanza del sistema de salud es aún más fundamental para tener éxito. Sin una buena gobernanza la implementación de la CUS puede quedar mal definida, y ser inequitativa o poco efectiva. De acuerdo a la OMS, una gobernanza efectiva en salud requiere el involucramiento completo de tres partes interesadas clave:
- El estado (las dependencias y agencias de gobierno a nivel central y periférico)
- Los proveedores de servicios de salud (proveedores de servicios de salud públicos y privados, con o sin lucro, clínicos, paramédicos y no clínicos; mutualistas y otras asociaciones profesionales; redes de atención o servicios de salud)
- La ciudadanía (representantes de la población, asociaciones de pacientes, OSC, ONG, asociaciones de ciudadanos que protegen a indigentes, activistas de base, etc.)
La buena gobernanza en salud supone un diálogo entre el gobierno y las personas, no solamente para construir confianza y permitir una implementación eficiente, sino también para asegurar que la población, las comunidades y la sociedad civil se apropian de las reformas.
Para alcanzar políticas de salud equitativas es necesario fortalecer la voz de la ciudadanía y darle un papel significativo en la toma de decisiones. Deben existir políticas y marcos legales que protejan contra la discriminación en la prestación de los servicios de salud, regulen apropiadamente el sector y permitan una gobernanza transparente. Por último, es importante apoyar la formación de coaliciones y brindarles oportunidades para la acción colectiva y las alianzas.
La importancia de la participación de la sociedad civil en la planificación, implementación y monitoreo de la CUS se explora más en profundidad en la Parte 2: ¿Por qué debe la sociedad civil participar en la CUS?
Políticas, estrategias y planes nacionales (PEPN)
Este es un término genérico para el conjunto de políticas, estrategia y planes de salud gubernamentales que fijan los países en relación a la reforma de salud y la CUS. Los PEPN aseguran que los países asignan los recursos nacionales de manera eficiente y justa y que el presupuesto asignado a la salud es consistente y predecible.
“La planificación a menudo se considera algo complicado de hacer, un misterio envuelto en palabrerío, proceso y políticas. A veces se delega la planificación y su control a profesionales especializados o a gerentes. Esto es un error. Los mejores planes operativos, y ciertamente aquellos cuya implementación es más probable, son aquellos desarrollados por las personas que deben llevarlos a cabo”.
- Estrategias de salud nacional en el siglo XXI: manual
Recurso de la Alianza CUS
¿Cómo funciona la CUS? Tres dimensiones
La OMS exhorta a los gobiernos nacionales a ver sus reformas de salud como un viaje continuo, como pasos que contribuyen a un progreso continuo hacia la CUS.
Una de las formas más útiles de pensar en las decisiones estratégicas de los gobiernos a medida que emprenden este viaje es el diagrama de cubo de la CUS que aparece en el Informe sobre la Salud en el Mundo, OMS, 2010:
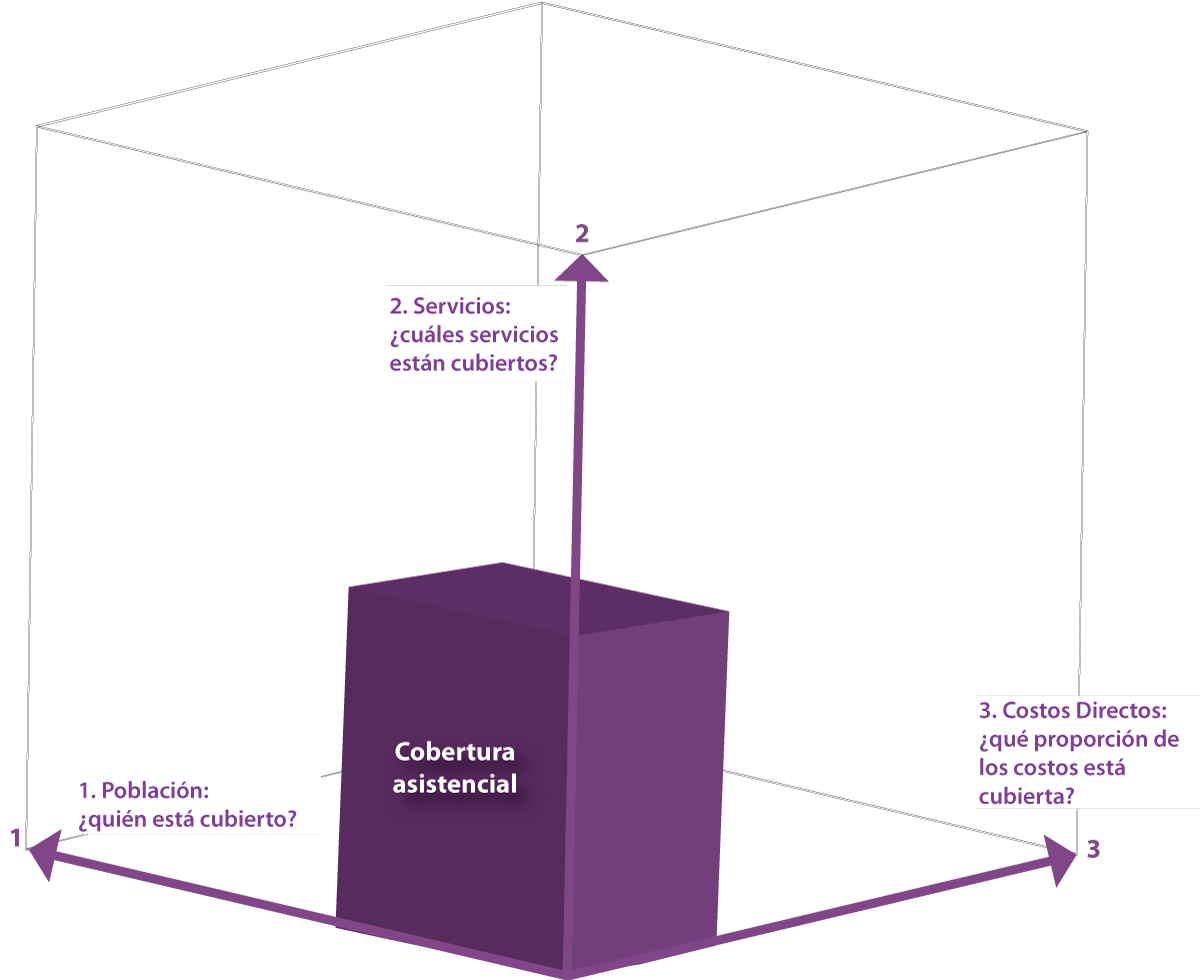
Este diagrama propone que los gobiernos planifiquen sus estrategias de CUS teniendo en cuenta las tres preguntas clave de política que componen las tres dimensiones del cubo:
- ¿Quién dentro de la población está cubierto?
- ¿Cuáles servicios están cubiertos? y ¿con qué nivel de calidad?
- ¿Qué nivel de protección financiera tienen los ciudadanos al acceder a los servicios?
Paquete de beneficios de salud
Los servicios que están cubiertos por el gobierno como parte del progreso hacia la CUS se describen como el "Paquete de beneficios de salud". Este es el conjunto básico de servicios que un gobierno considera esencial para satisfacer las necesidades de salud de la población y por los que está dispuesto a pagar. La definición explícita de este paquete le permite al gobierno costear y planear su presupuesto, e informarles a los ciudadanos qué está cubierto y, más aún, conocer dónde están las brechas.
El contenido del paquete de beneficios para la salud debe basarse en tres consideraciones:
- Equidad Garantizar un acceso equitativo y justo a los servicios
- Perfil de carga de enfermedad Cuáles son las principales necesidades sanitarias de la población
- Análisis de costo-efectividad Con el objetivo de lograr el mayor impacto con los recursos disponibles
Compromiso político global
En 2015, todos los países del mundo se comprometieron a lograr la CUS para el año 2030 como parte de los ODS. Es un objetivo genuinamente global en el sentido de que hay margen de mejora en todos los países, incluso donde existe un seguro médico nacional, o donde los servicios de salud ya se brindan gratuitamente a todos los ciudadanos.
El progreso en este objetivo se mide por el tamaño de la población cubierta por los servicios de salud esenciales y por el número de personas que experimentan dificultades financieras debido a los costos de salud. Este compromiso global se confirmó nuevamente en 2019 en la Reunión de Alto nivel de la ONU sobre la CUS, cuyo resultado, la Declaración política constituyó el “conjunto de compromisos sanitarios más completo jamás adoptado”.
A principios de 2019, diversos actores del movimiento CUS -desde los parlamentarios y la sociedad civil hasta el sector privado y el mundo académico- compartieron sus llamados a la acción para los líderes antes de la Reunión de Alto Nivel de la ONU sobre la Cobertura Universal de Salud. Este proceso participativo resultó en el documento Peticiones clave del movimiento para la CUS, lo cual ayudó a incidir en los compromisos asumidos en esta declaración política. Obtenga más información sobre los compromisos globales específicos relativos a la CUS.
Atención primaria en salud
La atención primaria de salud (APS) se refiere a los servicios básicos de salud que se brindan a nivel comunitario. Incluye una amplia gama de servicios, que incluyen vacunación, atención materna e infantil, cuidados preventivos y paliativos. Una mayor inversión pública en la atención primaria de salud es una de las mejores formas de garantizar la equidad, disponibilidad, accesibilidad, calidad y eficiencia del servicio de salud.
La CUS en los Objetivos de Desarrollo Sustentable
ODS 3: Buena salud y bienestar: Garantizar una vida sana y promover el bienestar para todos en todas las edades.
Meta 3.8: lograr la cobertura sanitaria universal, incluida la protección contra los riesgos financieros, el acceso a servicios de atención salud esenciales de calidad y el acceso a medicamentos y vacunas inocuos, eficaces, asequibles y de calidad para todos
- Indicador 1: cobertura de servicios de salud esenciales
- Indicador 2: proporción de la población con grandes gastos sanitarios por hogar como porcentaje del total de gastos o ingresos de los hogares
Población
¿Quién está cubierto?
Se alienta a los gobiernos a ampliar progresivamente la cobertura de los servicios de salud al 100% de la población. Esto no significa necesariamente que los servicios sean gratuitos. En muchos países ricos, la única barrera es el costo. Sin embargo, los inmigrantes, las personas privadas de libertad, las poblaciones rurales o indígenas son ejemplos de grupos que pueden tener dificultades para acceder a la salud, incluso en estos contextos. Actualmente, ningún país del mundo ha logrado este objetivo. Aumentar el gasto gubernamental en salud es importante para garantizar que nadie queda fuera.
La cuestión sobre qué parte de la población recibe protección financiera se aborda a través de la buena gobernanza, tal como se analizó en la sección anterior sobre el pilar de la gobernanza.
Servicios
¿Qué está cubierto?
La variedad de servicios de salud disponibles en un país depende de muchos factores diferentes. Estados Unidos y Suiza son conocidos por tener los mejores servicios médicos del mundo. Se alienta a los gobiernos a mejorar progresivamente sus servicios de salud a nivel nacional, ya que en muchos lugares éstos se limitan a una atención médica muy básica.
Los servicios cubiertos financieramente por el gobierno se describen como “Paquetes de beneficios de salud”, tal como se detalló más arriba. Estos se basan en la evidencia y abordan las necesidades específicas de salud de la población, de forma tal de garantizar la equidad y obtener el mayor impacto posible con los recursos disponibles.
Según la OMS, el contenido de un paquete de beneficios para la salud debe basarse en tres consideraciones:
- Equidad: garantizar un acceso equitativo y justo a los servicios.
- Perfil de carga de enfermedad: las principales necesidades sanitarias de la población
- Análisis de costo-efectividad, con el objetivo de lograr el mayor impacto dados los recursos disponibles.
Protección financiera
¿Qué tienen que pagar las personas?
Muchos países solicitan que los ciudadanos paguen una parte de los costos de la atención en salud de su propio bolsillo, ya sea a través de primas de seguro, copagos o cargos por prescripción médica. Se exhorta a los gobiernos a eliminar progresivamente estos gastos de bolsillo (GBS) y a utilizar en su lugar impuestos generales, fondos fusionados o impuestos sanitarios sobre los bienes.
Algunos países se centran en cubrir económicamente a los más vulnerables, tales como las personas de bajos ingresos, los niños menores de cinco años y los ancianos. Por ejemplo, en Senegal, el “Plan Sésamo” proporciona atención en salud gratuita a todas las personas mayores de 60 años. Sin embargo, en muchos países el seguro nacional de salud solo está disponible para quienes tienen un empleo formal o tienen una tarjeta de identificación familiar.

